SOP 01.12.2018 Floris Version
Dieses Dokument ist Teil der Anfrage „Anfrage Aktuelle SOP“
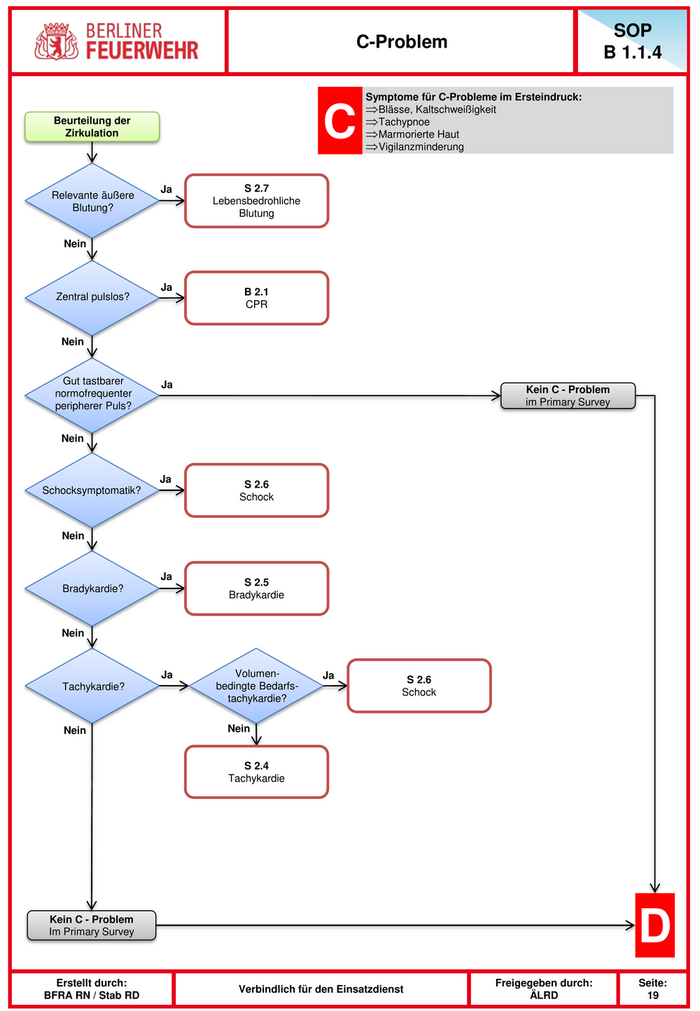
SOP C-Problem B 1.1.4 Symptome für C-Probleme im Ersteindruck: ⇒Blässe, Kaltschweißigkeit Beurteilung der Zirkulation C ⇒Tachypnoe ⇒Marmorierte Haut ⇒Vigilanzminderung Ja S 2.7 Relevante äußere Lebensbedrohliche Blutung? Blutung Nein Ja B 2.1 Zentral pulslos? CPR Nein Gut tastbarer Ja normofrequenter Kein C - Problem peripherer Puls? im Primary Survey Nein Ja S 2.6 Schocksymptomatik? Schock Nein Ja S 2.5 Bradykardie? Bradykardie Nein Ja Volumen- Ja S 2.6 Tachykardie? bedingte Bedarfs- Schock tachykardie? Nein Nein S 2.4 Tachykardie Kein C - Problem Im Primary Survey D Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 19
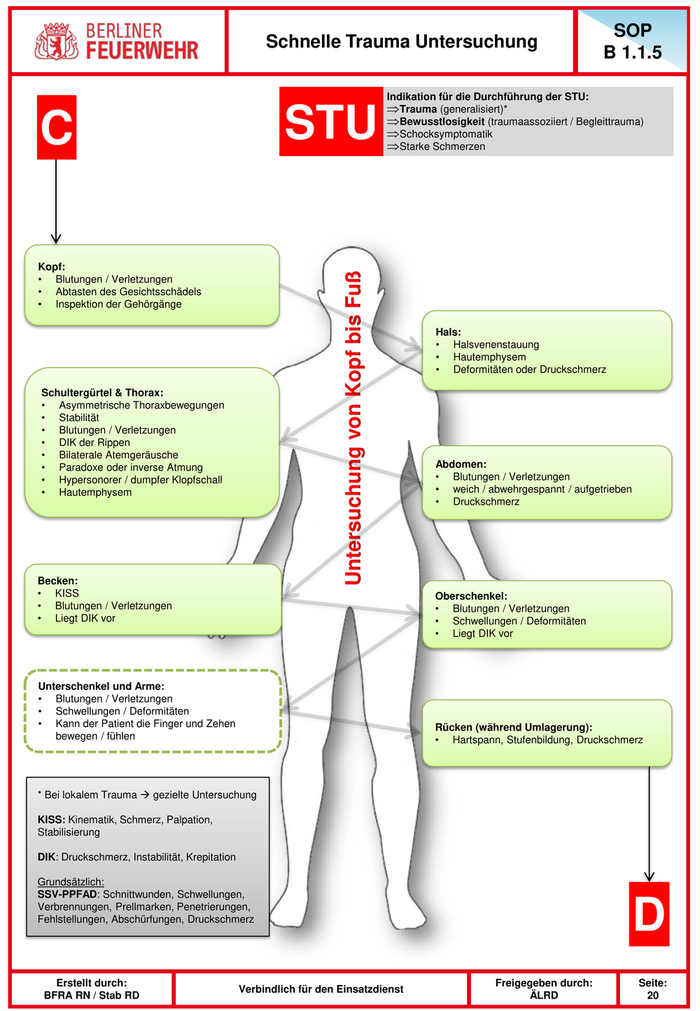
SOP Schnelle Trauma Untersuchung B 1.1.5 Indikation für die Durchführung der STU: ⇒Trauma (generalisiert)* C STU ⇒Bewusstlosigkeit (traumaassoziiert / Begleittrauma) ⇒Schocksymptomatik ⇒Starke Schmerzen Kopf: Untersuchung von Kopf bis Fuß • Blutungen / Verletzungen • Abtasten des Gesichtsschädels • Inspektion der Gehörgänge Hals: • Halsvenenstauung • Hautemphysem • Deformitäten oder Druckschmerz Schultergürtel & Thorax: • Asymmetrische Thoraxbewegungen • Stabilität • Blutungen / Verletzungen • DIK der Rippen • Bilaterale Atemgeräusche • Paradoxe oder inverse Atmung Abdomen: • Hypersonorer / dumpfer Klopfschall • Blutungen / Verletzungen • Hautemphysem • weich / abwehrgespannt / aufgetrieben • Druckschmerz Becken: • KISS Oberschenkel: • Blutungen / Verletzungen • Blutungen / Verletzungen • Liegt DIK vor • Schwellungen / Deformitäten • Liegt DIK vor Unterschenkel und Arme: • Blutungen / Verletzungen • Schwellungen / Deformitäten • Kann der Patient die Finger und Zehen Rücken (während Umlagerung): bewegen / fühlen • Hartspann, Stufenbildung, Druckschmerz * Bei lokalem Trauma gezielte Untersuchung KISS: Kinematik, Schmerz, Palpation, Stabilisierung DIK: Druckschmerz, Instabilität, Krepitation Grundsätzlich: SSV-PPFAD: Schnittwunden, Schwellungen, Verbrennungen, Prellmarken, Penetrierungen, Fehlstellungen, Abschürfungen, Druckschmerz D Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 20
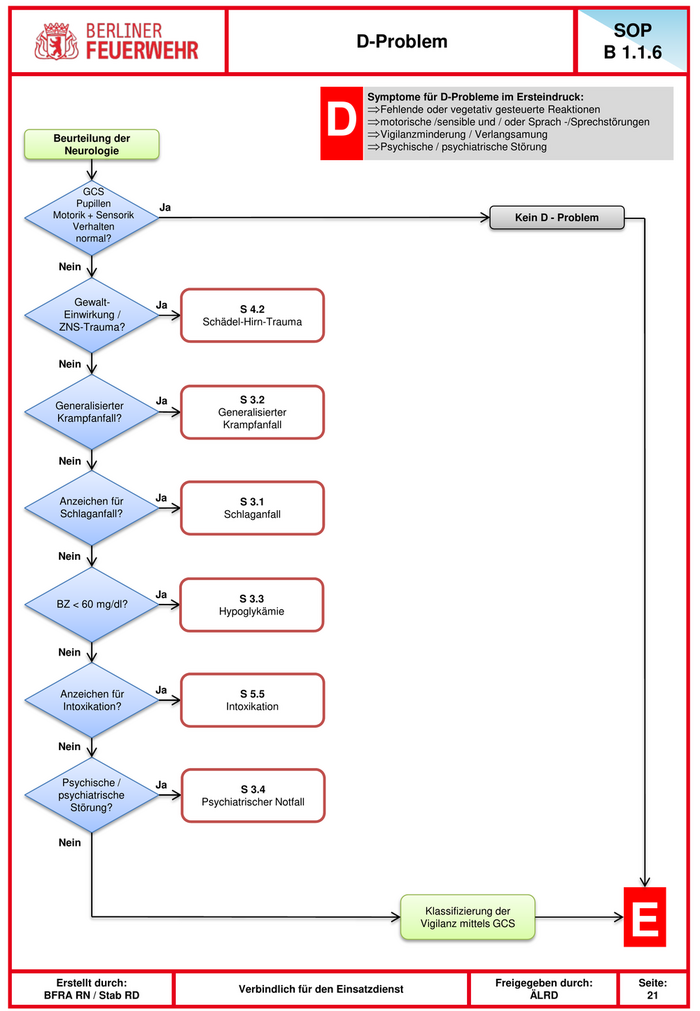
SOP D-Problem B 1.1.6 Symptome für D-Probleme im Ersteindruck: ⇒Fehlende oder vegetativ gesteuerte Reaktionen Beurteilung der Neurologie D ⇒motorische /sensible und / oder Sprach -/Sprechstörungen ⇒Vigilanzminderung / Verlangsamung ⇒Psychische / psychiatrische Störung GCS Pupillen Ja Motorik + Sensorik Kein D - Problem Verhalten normal? Nein Gewalt- Ja S 4.2 Einwirkung / Schädel-Hirn-Trauma ZNS-Trauma? Nein Ja S 3.2 Generalisierter Generalisierter Krampfanfall? Krampfanfall Nein Anzeichen für Ja S 3.1 Schlaganfall? Schlaganfall Nein Ja S 3.3 BZ < 60 mg/dl? Hypoglykämie Nein Anzeichen für Ja S 5.5 Intoxikation? Intoxikation Nein Psychische / Ja S 3.4 psychiatrische Psychiatrischer Notfall Störung? Nein Klassifizierung der Vigilanz mittels GCS E Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 21
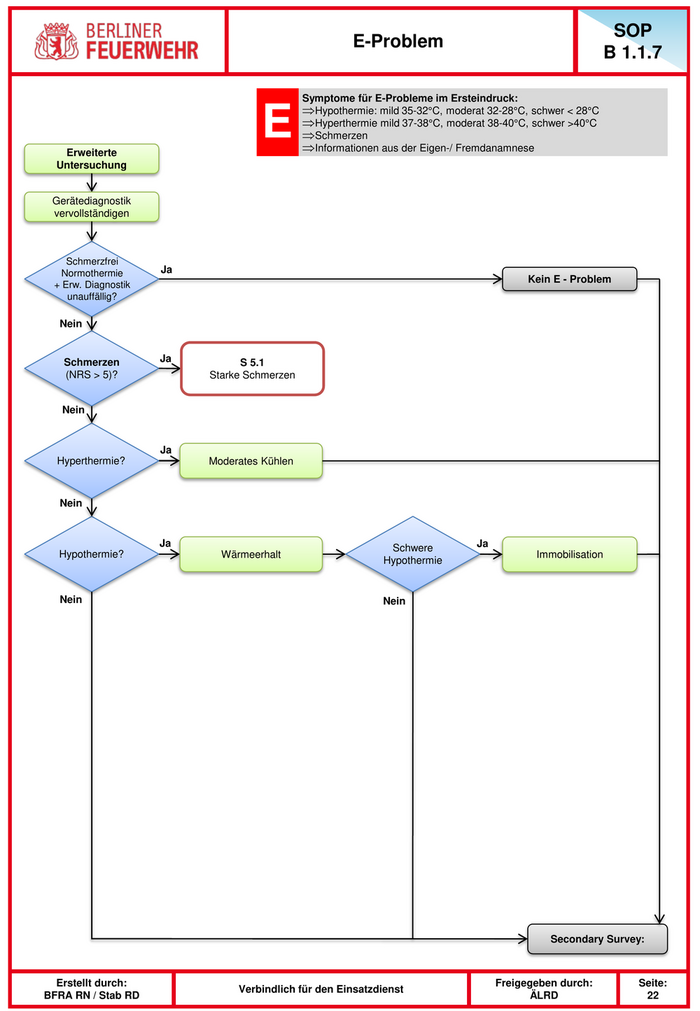
SOP E-Problem B 1.1.7 Symptome für E-Probleme im Ersteindruck: ⇒Hypothermie: mild 35-32°C, moderat 32-28°C, schwer < 28°C Erweiterte E ⇒Hyperthermie mild 37-38°C, moderat 38-40°C, schwer >40°C ⇒Schmerzen ⇒Informationen aus der Eigen-/ Fremdanamnese Untersuchung Gerätediagnostik vervollständigen Schmerzfrei Normothermie Ja Kein E - Problem + Erw. Diagnostik unauffällig? Nein Schmerzen Ja S 5.1 (NRS > 5)? Starke Schmerzen Nein Ja Hyperthermie? Moderates Kühlen Nein Ja Schwere Ja Hypothermie? Wärmeerhalt Immobilisation Hypothermie Nein Nein Secondary Survey: Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 22
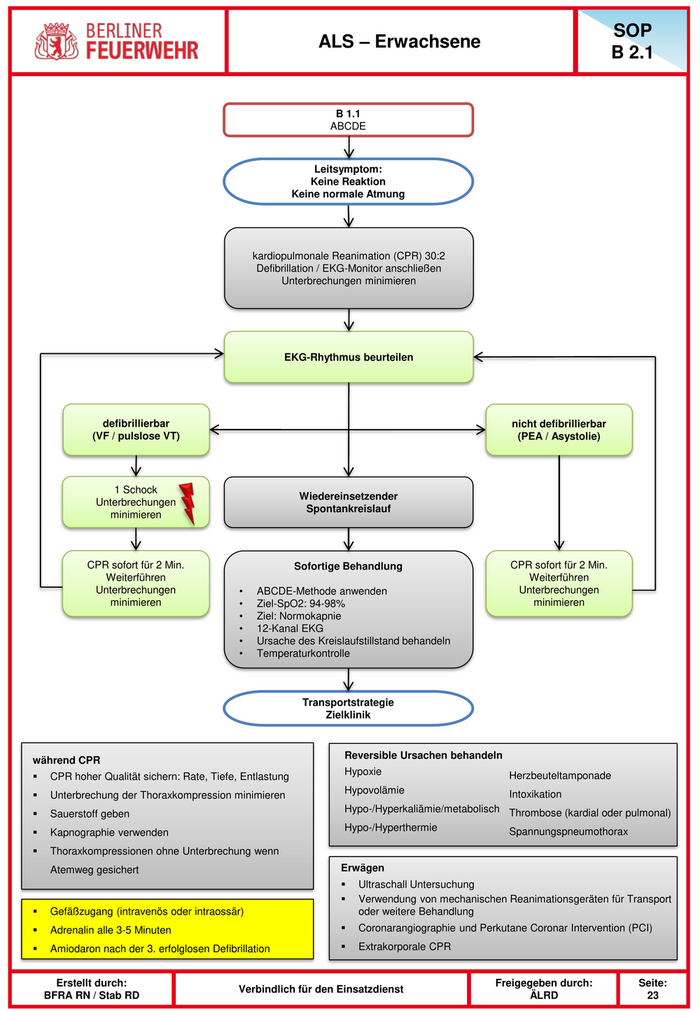
SOP ALS – Erwachsene B 2.1 B 1.1 ABCDE Leitsymptom: Keine Reaktion Keine normale Atmung kardiopulmonale Reanimation (CPR) 30:2 Defibrillation / EKG-Monitor anschließen Unterbrechungen minimieren EKG-Rhythmus beurteilen defibrillierbar nicht defibrillierbar (VF / pulslose VT) (PEA / Asystolie) 1 Schock Wiedereinsetzender Unterbrechungen Spontankreislauf minimieren CPR sofort für 2 Min. Sofortige Behandlung CPR sofort für 2 Min. Weiterführen Weiterführen Unterbrechungen • ABCDE-Methode anwenden Unterbrechungen minimieren • Ziel-SpO2: 94-98% minimieren • Ziel: Normokapnie • 12-Kanal EKG • Ursache des Kreislaufstillstand behandeln • Temperaturkontrolle Transportstrategie Zielklinik während CPR Reversible Ursachen behandeln CPR hoher Qualität sichern: Rate, Tiefe, Entlastung Hypoxie Herzbeuteltamponade Unterbrechung der Thoraxkompression minimieren Hypovolämie Intoxikation Sauerstoff geben Hypo-/Hyperkaliämie/metabolisch Thrombose (kardial oder pulmonal) Kapnographie verwenden Hypo-/Hyperthermie Spannungspneumothorax Thoraxkompressionen ohne Unterbrechung wenn Atemweg gesichert Erwägen Ultraschall Untersuchung Verwendung von mechanischen Reanimationsgeräten für Transport Gefäßzugang (intravenös oder intraossär) oder weitere Behandlung Adrenalin alle 3-5 Minuten Coronarangiographie und Perkutane Coronar Intervention (PCI) Amiodaron nach der 3. erfolglosen Defibrillation Extrakorporale CPR Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 23
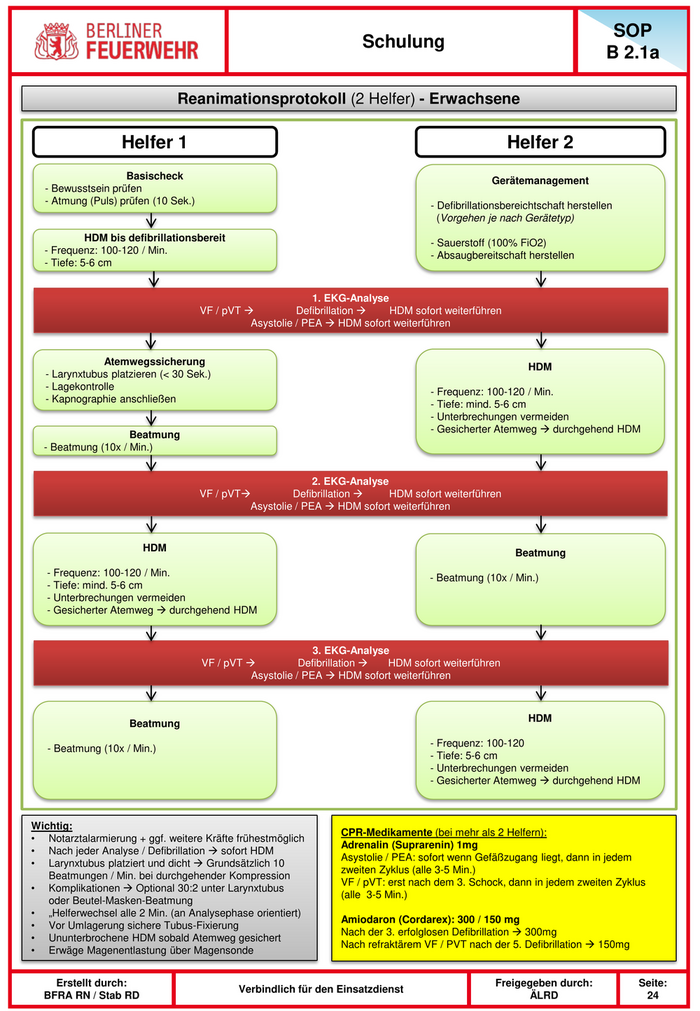
SOP Schulung B 2.1a Reanimationsprotokoll (2 Helfer) - Erwachsene Helfer 1 Helfer 2 Basischeck Gerätemanagement - Bewusstsein prüfen - Atmung (Puls) prüfen (10 Sek.) - Defibrillationsbereichtschaft herstellen (Vorgehen je nach Gerätetyp) HDM bis defibrillationsbereit - Sauerstoff (100% FiO2) - Frequenz: 100-120 / Min. - Absaugbereitschaft herstellen - Tiefe: 5-6 cm 1. EKG-Analyse VF / pVT Defibrillation HDM sofort weiterführen Asystolie / PEA HDM sofort weiterführen Atemwegssicherung HDM - Larynxtubus platzieren (< 30 Sek.) - Lagekontrolle - Frequenz: 100-120 / Min. - Kapnographie anschließen - Tiefe: mind. 5-6 cm - Unterbrechungen vermeiden - Gesicherter Atemweg durchgehend HDM Beatmung - Beatmung (10x / Min.) 2. EKG-Analyse VF / pVT Defibrillation HDM sofort weiterführen Asystolie / PEA HDM sofort weiterführen HDM Beatmung - Frequenz: 100-120 / Min. - Beatmung (10x / Min.) - Tiefe: mind. 5-6 cm - Unterbrechungen vermeiden - Gesicherter Atemweg durchgehend HDM 3. EKG-Analyse VF / pVT Defibrillation HDM sofort weiterführen Asystolie / PEA HDM sofort weiterführen HDM Beatmung - Frequenz: 100-120 - Beatmung (10x / Min.) - Tiefe: 5-6 cm - Unterbrechungen vermeiden - Gesicherter Atemweg durchgehend HDM Wichtig: CPR-Medikamente (bei mehr als 2 Helfern): • Notarztalarmierung + ggf. weitere Kräfte frühestmöglich Adrenalin (Suprarenin) 1mg • Nach jeder Analyse / Defibrillation sofort HDM Asystolie / PEA: sofort wenn Gefäßzugang liegt, dann in jedem • Larynxtubus platziert und dicht Grundsätzlich 10 zweiten Zyklus (alle 3-5 Min.) Beatmungen / Min. bei durchgehender Kompression VF / pVT: erst nach dem 3. Schock, dann in jedem zweiten Zyklus • Komplikationen Optional 30:2 unter Larynxtubus (alle 3-5 Min.) oder Beutel-Masken-Beatmung • „Helferwechsel alle 2 Min. (an Analysephase orientiert) Amiodaron (Cordarex): 300 / 150 mg • Vor Umlagerung sichere Tubus-Fixierung Nach der 3. erfolglosen Defibrillation 300mg • Ununterbrochene HDM sobald Atemweg gesichert Nach refraktärem VF / PVT nach der 5. Defibrillation 150mg • Erwäge Magenentlastung über Magensonde Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 24
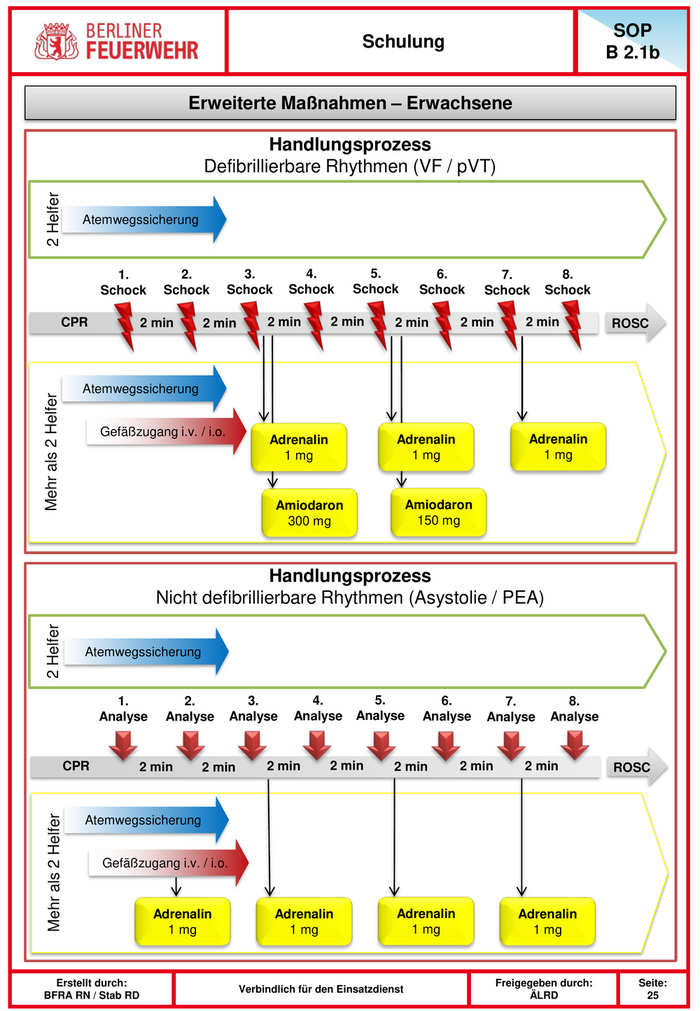
SOP Schulung B 2.1b Erweiterte Maßnahmen – Erwachsene Handlungsprozess Defibrillierbare Rhythmen (VF / pVT) 2 Helfer Atemwegssicherung 1. 2. 3. 4. 5. 6. 7. 8. Schock Schock Schock Schock Schock Schock Schock Schock CPR 2 min 2 min 2 min 2 min 2 min 2 min 2 min ROSC Atemwegssicherung Mehr als 2 Helfer Gefäßzugang i.v. / i.o. Adrenalin Adrenalin Adrenalin 1 mg 1 mg 1 mg Amiodaron Amiodaron 300 mg 150 mg Handlungsprozess Nicht defibrillierbare Rhythmen (Asystolie / PEA) 2 Helfer Atemwegssicherung 1. 2. 3. 4. 5. 6. 7. 8. Analyse Analyse Analyse Analyse Analyse Analyse Analyse Analyse CPR 2 min 2 min 2 min 2 min 2 min 2 min 2 min ROSC Mehr als 2 Helfer Atemwegssicherung Gefäßzugang i.v. / i.o. Adrenalin Adrenalin Adrenalin Adrenalin 1 mg 1 mg 1 mg 1 mg Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 25
Freigegeben durch: Seite: ÄLRD 26

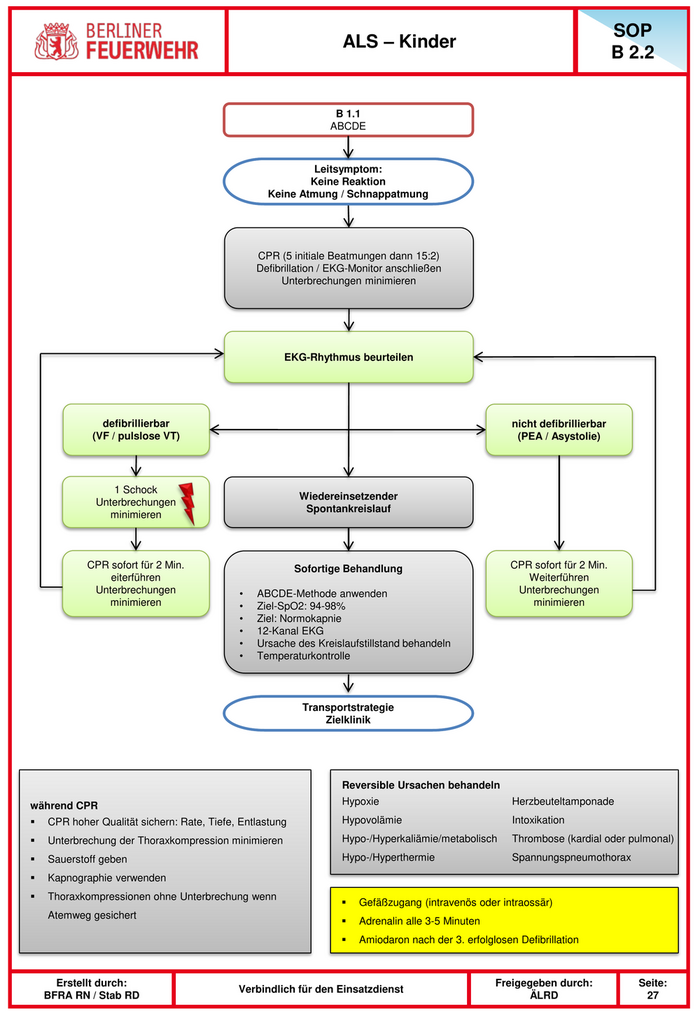
SOP ALS – Kinder B 2.2 B 1.1 ABCDE Leitsymptom: Keine Reaktion Keine Atmung / Schnappatmung CPR (5 initiale Beatmungen dann 15:2) Defibrillation / EKG-Monitor anschließen Unterbrechungen minimieren EKG-Rhythmus beurteilen defibrillierbar nicht defibrillierbar (VF / pulslose VT) (PEA / Asystolie) 1 Schock Wiedereinsetzender Unterbrechungen Spontankreislauf minimieren CPR sofort für 2 Min. Sofortige Behandlung CPR sofort für 2 Min. eiterführen Weiterführen Unterbrechungen • ABCDE-Methode anwenden Unterbrechungen minimieren • Ziel-SpO2: 94-98% minimieren • Ziel: Normokapnie • 12-Kanal EKG • Ursache des Kreislaufstillstand behandeln • Temperaturkontrolle Transportstrategie Zielklinik Reversible Ursachen behandeln während CPR Hypoxie Herzbeuteltamponade CPR hoher Qualität sichern: Rate, Tiefe, Entlastung Hypovolämie Intoxikation Unterbrechung der Thoraxkompression minimieren Hypo-/Hyperkaliämie/metabolisch Thrombose (kardial oder pulmonal) Sauerstoff geben Hypo-/Hyperthermie Spannungspneumothorax Kapnographie verwenden Thoraxkompressionen ohne Unterbrechung wenn Gefäßzugang (intravenös oder intraossär) Atemweg gesichert Adrenalin alle 3-5 Minuten Amiodaron nach der 3. erfolglosen Defibrillation Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 27
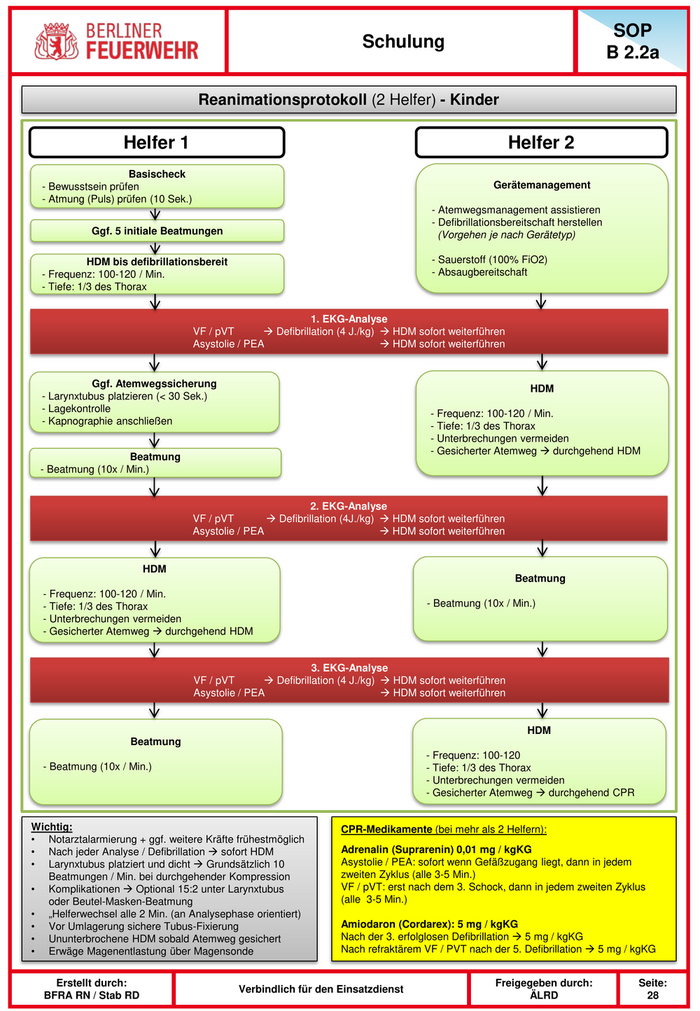
SOP Schulung B 2.2a Reanimationsprotokoll (2 Helfer) - Kinder Helfer 1 Helfer 2 Basischeck - Bewusstsein prüfen Gerätemanagement - Atmung (Puls) prüfen (10 Sek.) - Atemwegsmanagement assistieren - Defibrillationsbereitschaft herstellen Ggf. 5 initiale Beatmungen (Vorgehen je nach Gerätetyp) HDM bis defibrillationsbereit - Sauerstoff (100% FiO2) - Frequenz: 100-120 / Min. - Absaugbereitschaft - Tiefe: 1/3 des Thorax 1. EKG-Analyse VF / pVT Defibrillation (4 J./kg) HDM sofort weiterführen Asystolie / PEA HDM sofort weiterführen Ggf. Atemwegssicherung HDM - Larynxtubus platzieren (< 30 Sek.) - Lagekontrolle - Frequenz: 100-120 / Min. - Kapnographie anschließen - Tiefe: 1/3 des Thorax - Unterbrechungen vermeiden - Gesicherter Atemweg durchgehend HDM Beatmung - Beatmung (10x / Min.) 2. EKG-Analyse VF / pVT Defibrillation (4J./kg) HDM sofort weiterführen Asystolie / PEA HDM sofort weiterführen HDM Beatmung - Frequenz: 100-120 / Min. - Tiefe: 1/3 des Thorax - Beatmung (10x / Min.) - Unterbrechungen vermeiden - Gesicherter Atemweg durchgehend HDM 3. EKG-Analyse VF / pVT Defibrillation (4 J./kg) HDM sofort weiterführen Asystolie / PEA HDM sofort weiterführen HDM Beatmung - Frequenz: 100-120 - Beatmung (10x / Min.) - Tiefe: 1/3 des Thorax - Unterbrechungen vermeiden - Gesicherter Atemweg durchgehend CPR Wichtig: CPR-Medikamente (bei mehr als 2 Helfern): • Notarztalarmierung + ggf. weitere Kräfte frühestmöglich • Nach jeder Analyse / Defibrillation sofort HDM Adrenalin (Suprarenin) 0,01 mg / kgKG • Larynxtubus platziert und dicht Grundsätzlich 10 Asystolie / PEA: sofort wenn Gefäßzugang liegt, dann in jedem Beatmungen / Min. bei durchgehender Kompression zweiten Zyklus (alle 3-5 Min.) • Komplikationen Optional 15:2 unter Larynxtubus VF / pVT: erst nach dem 3. Schock, dann in jedem zweiten Zyklus oder Beutel-Masken-Beatmung (alle 3-5 Min.) • „Helferwechsel alle 2 Min. (an Analysephase orientiert) • Vor Umlagerung sichere Tubus-Fixierung Amiodaron (Cordarex): 5 mg / kgKG • Ununterbrochene HDM sobald Atemweg gesichert Nach der 3. erfolglosen Defibrillation 5 mg / kgKG • Erwäge Magenentlastung über Magensonde Nach refraktärem VF / PVT nach der 5. Defibrillation 5 mg / kgKG Erstellt durch: Freigegeben durch: Seite: Verbindlich für den Einsatzdienst BFRA RN / Stab RD ÄLRD 28