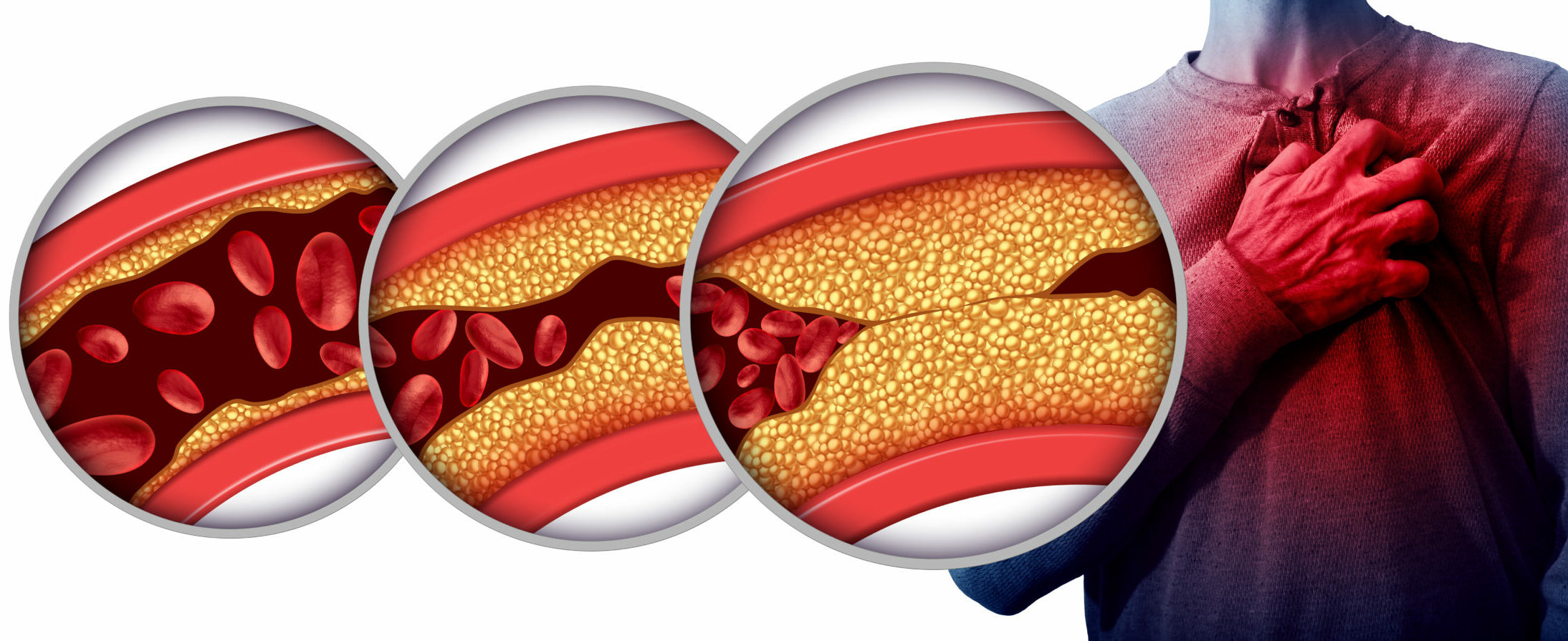
LDL-Cholesterin spielt eine wesentliche Rolle bei der Entstehung von arteriellen Plaques, die die Gefäße verengen und zu Herz-Kreislauf-Erkrankungen führen. Foto: freshidea/stock.adobe.com
Herz-Risikopatienten müssen Cholesterinspiegel senken – Medikamente oft ungenutzt
Herzinfarkt, Schlaganfall oder Verschlüsse von Schlagadern in den Beinen (periphere arterielle Verschlusskrankheit) sind schwere Erkrankungen des Herz-Kreislauf-Systems. Zu ihren Ursachen zählen erhöhte Cholesterinwerte. Zu viel Fett im Blut kann die Gefäße verstopfen. Menschen mit einem hohen Risiko für kardiovaskuläre Ereignisse benötigen daher eine cholesterinsenkende Therapie. Doch obwohl wirksame und verträgliche Konzepte zur Verfügung stehen, werden sie oft nicht genutzt.
Zwei Drittel der Risikopatientinnen und -Patienten, so berichtet es das DeutschesGesundheitsPortal (DGP), haben trotz verfügbarer Therapien zu hohe LDL (Low-Density Lipoprotein) – Cholesterinwerte. Das berichteten gemeinsam die Deutsche Gesellschaft für Endokrinologie (DGE) und die Deutsche Diabetes Gesellschaft (DDG).
Gutes und schlechtes Cholesterin
Cholesterin ist ein natürlicher fettartiger Stoff, der in allen Zellen vorkommt und unter anderem ein wichtiger Grundbaustein für Hormone ist. Im Blut wird Cholesterin in so genannten Lipoproteinen wie LDL-Cholesterin und HDL-Cholesterin (High Density Lipoprotein) transportiert. Überschüssiges LDL-Cholesterin lagert sich in den Gefäßinnenwänden ab, was zu Arterienverkalkungen (Arteriosklerose) führen kann. Deshalb wird es auch als „schlechtes“ Cholesterin bezeichnet.
HDL-Cholesterin kann den Anteil an schädlichen Fetten im Blut senken und gilt deshalb als das „gute“ Cholesterin. Für Menschen ohne Risikofaktoren für Herz-Kreislauf-Erkrankungen gelten ein Gesamtcholesterinwert von weniger als 200 mg/dl (5,2 mmol/l) und ein LDL-Wert von weniger als 116 mg/dl beziehungsweise 3 mmol/l als günstig. Seit Kurzem gilt ein neuer LDL-Wert für Herz- oder Gefäßkranke von < 55 mg/dl LDL-C.
Hoher LDL-Cholesterinwert = hohes Gesundheitsrisiko
Den Zusammenhang von zu viel Cholesterin im Blut und dem Auftreten von Gefäßverkalkung haben Forscher bereits im Jahr 1913 nachgewiesen. „Je höher das LDL-Cholesterin, desto höher das Risiko, eine Herz-Kreislauf-Erkrankung zu erleiden“, sagt Professor Dr. med. Alexander Mann, Ärztlicher Leiter des ENDOKRINOLOGIKUMs Frankfurt am Main. Das Beiratsmitglied der Sektion Diabetes, Adipositas und Stoffwechsel der DGE schränkt jedoch ein: „Das heißt aber nicht, dass jede Person mit einem hohen LDL-Cholesterin eine kardiovaskuläre Erkrankung erleiden wird.“
Im Umkehrschluss biete allerdings auch ein niedriges LDL-Cholesterin keinen absoluten Schutz. Genetische Veranlagung, Empfindlichkeit der Gefäßwände und andere Risikofaktoren wie Diabetes, Nikotinkonsum oder Bluthochdruck würden ebenfalls das Risiko erhöhen. Ärzte berücksichtigen deshalb das individuelle kardiovaskuläre Risiko bei der Wahl der Therapieart. So kann bei ansonsten gesunden Menschen eine Lebensstiländerung mit fettarmer Kost und mehr Sport schon ausreichen, das LDL-Cholesterin zu senken.
Verfügbare Therapien bleiben oft ungenutzt
Bei Patienten mit hohem und sehr hohem kardiovaskulärem Risiko, etwa Menschen, die an Diabetes mellitus Typ-2 leiden, ist die Einnahme von Medikamenten zur Erreichung gesunder Cholesterinwerte jedoch unverzichtbar. Dies belegen verschiedene Studien. Die im Jahr 2019 veröffentlichte EUROASPIRE V-Studie zeigt aber, dass längst nicht alle Betroffenen cholesterinsenkende Medikamente einnehmen: So liegt in Deutschland das als besonders schädlich geltende LDL-Cholesterin bei weniger als 30 Prozent der Betroffenen unter dem – zum Zeitpunkt der Studie noch gültigen – Zielwert von 70 mg/dl.
„Die Risikominimierung von Herz-Kreislauf-Erkrankungen wird aktuell nicht von den therapeutischen Möglichkeiten begrenzt, sondern vielmehr davon, dass sie nicht genutzt werden“, stellt der Endokrinologe und Diabetologe fest. Das liege auch daran, dass viele überholte und falsche Informationen über Cholesterin in Umlauf sind. Dies verunsichere die Erkrankten und halte sie von einer Medikamenteneinnahme ab.
Viel HDL-Cholesterin gleicht nicht erhöhten LDL-Cholesterinwert aus
Bei der Cholesterinsenkung ist es gleich, durch welchen molekularen Mechanismus das LDL-Cholesterin reduziert wird: „Jede Senkung führt zur Verminderung kardiovaskulärer Erkrankungen“, sagt auch Professor Dr. med. Stephan Petersenn, Mediensprecher der DGE aus Hamburg. Der Umfang der kardiovaskulären Risikoreduktion hängt hierbei sowohl vom Maß der LDL-Cholesterinsenkung als auch davon ab, wie lange sie durchgeführt wird. Dabei gelte: „Je höher das kardiovaskuläre Risiko eines Patienten ist, desto niedriger sein persönliches LDL-Cholesterinziel“. Und er räumt mit einem Vorurteil auf: „Ein erhöhtes LDL-Cholesterin wird leider nicht durch einen hohen HDL-Cholesterin-Spiegel ausgeglichen, wie viele annehmen.“
Zur zielwertgerechten Senkung des LDL-Cholesterins gibt es verschiedene therapeutische Möglichkeiten, die Ärzte in Form eines Stufenschemas einsetzen. Therapiert werde zunächst mit Statinen; hier sind vor allem die stark wirksamen Statine Atorvastatin und Rosuvastatin sinnvoll. Reichen diese nicht aus oder werden nicht vertragen, ist eine Kombinationstherapie, etwa mit dem Cholesterinresorptionshemmer Ezetimib oder mit Bempedoinsäure möglich. Eine weitere therapeutische Option besteht in den sogenannten PCSK-9 Hemmern (etwa Alirocumab, Evolocumab) oder mit Inclisiran. Letzte Möglichkeit ist die sogenannte Lipidapherese, ein Blutreinigungsverfahren, das bestimmte Fette aus dem Blut filtert. DGP
Tipps: Ernährungsprinzipen zur Senkung des kardiovaskulären Risikos
• Reduktion der Gesamtfettaufnahme
• Ersetzen langkettiger gesättigter durch einfach und mehrfach ungesättigte Fettsäuren
• Bevorzugung von Omega-3-gegenüber Omega-6-Fettsäuren
• Vermeiden von Trans-Fettsäuren
• Reduktion der Cholesterinaufnahme
• WHO-Empfehlung: bei Erwachsenen mindestens 150 Minuten körperliche Aktivität (aerobe Aktivitäten von moderater bis hoher Intensität) pro Woche, Kinder täglich eine Stunde
• Möglichst weniger als sechs Tassen Kaffee pro Tag trinken