Transkript
IM BRENNPUNKT
Moderne Reproduktionsmedizin in der Diskussion
«Fertilitätsreserve» rechtzeitig anlegen?
Die Technik der Konservierung einer «Fertilitätsreserve» vor einer zytostatischen Therapie infolge eines Malignoms wird seit einiger Zeit auch von gesunden Frauen nachgefragt, die ihren Kinderwunsch bis zum optimalen Zeitpunkt aufschieben möchten. Der Begriff «social freezing» für diese Situation hat sich in der Reproduktionsmedizin bereits international etabliert.
Bärbel Hirrle und Michael von Wolff
Frauen Mitte 30 sollen und wollen häufig so vieles können: eine gehobene Ausoder Weiterbildung abschliessen, Karrierechancen ergreifen, topfit aussehen, in «gut laufender» Partnerschaft leben – und dann auch noch ihren Kinderwunsch realisieren. Kein Wunder, dass sich viele unter Druck gesetzt fühlen und die Familienbildung immer weiter nach hinten verschoben wird – stets in dem Bewusstsein, dass die eigene Fertilität abnimmt und irgendwann versiegt. In der Kontrazeptionssprechstunde werden solche Frauen häufig von ihrem Arzt direkt auf diese Situation angesprochen.
Nicht medizinisch indizierte Kryokonservierung: wie sinnvoll?
Die moderne Reproduktionsmedizin ist heute in der Lage, Ovargewebe sowie Eizellen im fertilen Stadium der Frau einzufrieren, um zu einem späteren Zeitpunkt über eine In-vitro-Fertilisation eine Schwangerschaft zu ermöglichen. Dieses Angebot richtet sich an junge Frauen, die aufgrund eines Malignoms eine zytostatische Therapie benötigen. Nach überstandener Akuttherapie ist es somit möglich, den Kinderwunsch zu realisieren, da die Chemo- oder Radiotherapie in vielen Fällen die «normale»
Konzeption verunmöglicht. Die Kranken-
kassen übernehmen jedoch diese Mass-
nahmen auch bei dieser medizinischen
Indikation nicht.
Neu ist, dass die Technik der «Konservie-
rung einer Fertilitätsreserve» auch An-
klang bei gesunden Frauen findet, die
ihren Kinderwunsch aufschieben möch-
ten (bzw. sich ihrer Fortpflanzungsfähig-
keit «versichern» möchten?), und dass
diese Möglichkeit von einzelnen Repro-
duktionsmedizinern sogar empfohlen
wird.
Viele Fragen bezüglich Technik, Chancen
für Schwangerschaft und Geburt eines
gesunden Kindes, Alter der Frau, Kosten
und vielem mehr drängen sich auf und
sind für die ärztliche Beratung in der Pra-
xis wesentlich.
GYNÄKOLOGIE fragte Prof. Michael von
Wolff nach den medizinischen Möglich-
keiten, Chancen, Grenzen, Risiken und
Schutzmassnahmen einer solchen nicht
medizinisch begründeten Anlage einer
Fertilitätsreserve.
■
«Kein Labor dieser Welt ist so gut wie die Natur»
GYNÄKOLOGIE: Herr Prof. von Wolff, bei jungen Frauen, die vor einer Tumortherapie stehen, wird die Entnahme und Kryokonservierung von Ovargewebe schon häufig standardmässig angeboten. Wie erleben Sie die Nachfrage einer nicht medizinisch begründeten Fertilitätsreserve mittels gleicher Technik? Michael von Wolff: In der Tat ist die Nachfrage bei onkologischen Patientinnen sehr stark zunehmend. Die Frauen werden meist direkt durch die Onkologen an uns überwiesen. Bezüglich nicht medizinisch begründeter Eizellkonservierung, des «social freezing», gibts noch keine Zahlen, da die Massnahmen nicht gemeldet werden.
Bei uns in der Schweiz erscheint die Nachfrage bei gesunden Frauen insgesamt noch gering. Von einem privaten Zentrum in Österreich aus wird die Eizellkryokonservierung (dort «Eizellvorsorge» genannt!) allerdings aktiv beworben mit sehr optimistischen Versprechungen, welche meiner Meinung nach nicht gerechtfertigt sind. In unserem Netzwerk FertiPROTEKT, welches 85 reproduktionsmedizinische Zentren in Deutschland, Österreich und der Schweiz einbezieht, bauen wir derzeit ein Register für das «social freezing» auf und hoffen, somit überhaupt verlässliche Daten zur Verbreitung des «social freezings» zu gewinnen.
Das Alter der Frau spielt eine grosse Rolle in der assistierten Reproduktion. Wie alt dürfen die Frauen bei Abnahme von Oozyten höchstens sein, damit sich die Kryokonservation für die Einleitung einer späteren Schwangerschaft «lohnt»? Michael von Wolff: Das ist ein ganz wichtiger Punkt. Meistens melden sich Frauen so um die 40, also zu einem Zeitpunkt, wo ein «social freezing» bereits schwierig bis unmöglich geworden ist. Es ist die Torschlusspanik der Enddreissiger, wenn die Partnerschaft gerade zu Ende gegangen ist: Jetzt noch schnell Fertilität einfrieren! Dabei müsste eine Eizellentnahme eigentlich bei unter 35-
GYNÄKOLOGIE 1/2013
27
IM BRENNPUNKT
Jährigen, am besten bei den Mitte 20Jährigen erfolgen, wenn eine Schwangerschaftschance in späteren Jahren bestehen soll. In diesem Alter denken aber Frauen noch nicht an einen solchen Notanker.
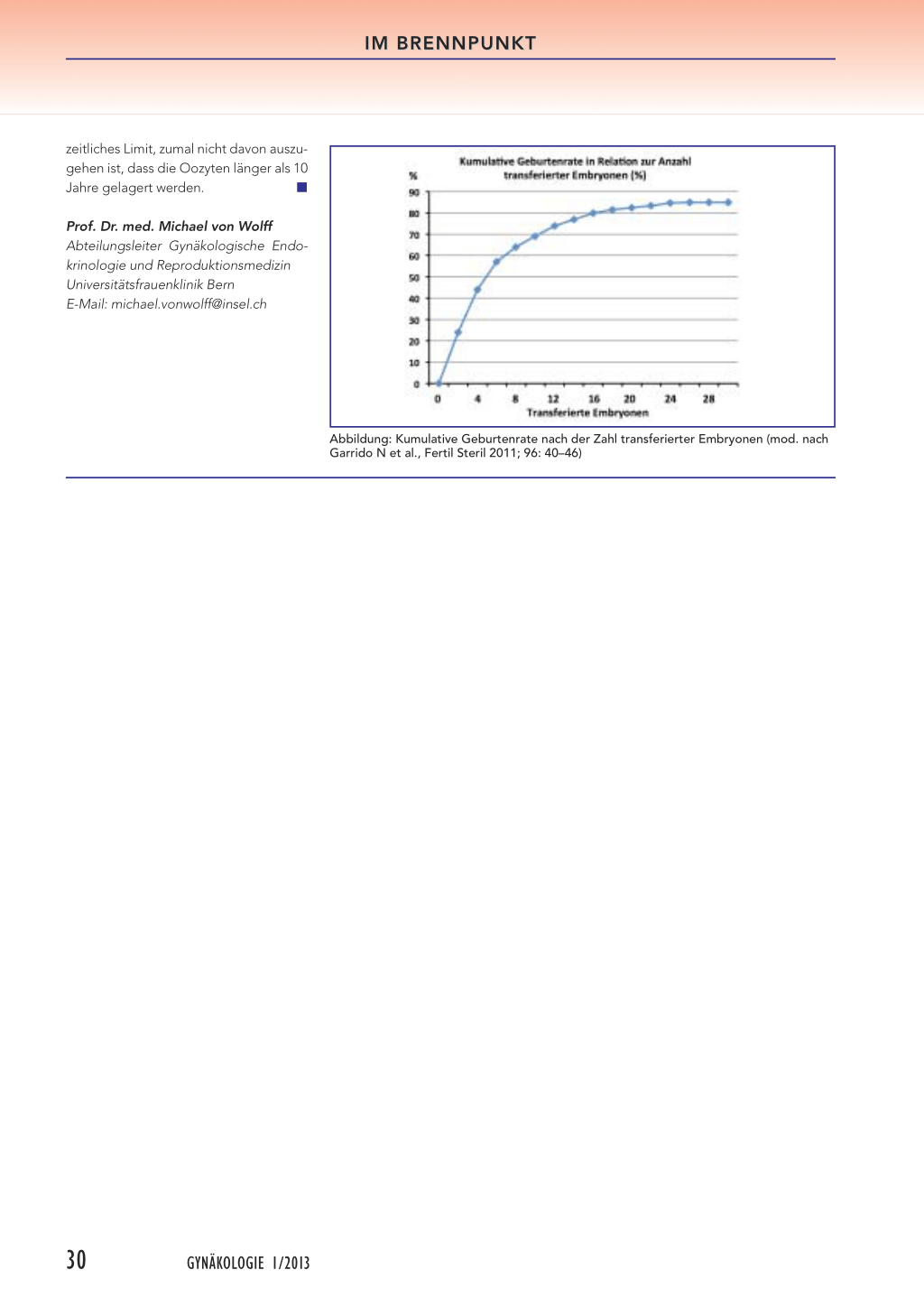
Woran liegt diese Altersabhängigkeit bei der Eizellgewinnung, und wie schlägt sich diese Situation auf die Effektivität, das heisst auf die Geburtenrate nieder? Michael von Wolff: Dies ist vor allem technisch begründet. Wir benötigen für eine erfolgreiche In-vitro-Fertilisierung (IVF) eine bestimmte Mindestzahl an Eizellen, zirka 10 pro Stimulationszyklus. Bei Frauen Ende 30 gewinnen wir – durch die biologisch bedingte Abnahme der Oozytenqualität – weniger Eizellen als bei jungen Frauen unter 30. Bei den Frauen Ende 30 entwickeln sich oft gerade einmal 2 Embryonen pro Zyklus. Nach dem Transfer liegt die Geburtenrate dann bei zirka 25% pro Behandlungszyklus. Zum Vergleich: Wir brauchen im Schnitt 5 transferierte Embryonen für eine Geburtenrate von 50%. Liegt eine genügende Zahl unfertilisierter Eizellen vor, haben wir also mehr Chancen*.
Dennoch werden Frauen auch nach dem 40. Lebensjahr, selten auch mit 45 Jahren und älter noch spontan schwanger. Wie erklären Sie diesen Unterschied? Michael von Wolff: Nicht genügend bekannt ist, dass kein noch so gut ausgestattetes reproduktionsmedizinisches Labor dieser Welt so gut ist wie die Natur. Eine aus dem Ovar entnommene, in vitro fertilisierte Eizelle wird nie das gleiche Entwicklungspotenzial haben wie eine in vivo entwickelte Oozyte. Das wird daran deutlich, dass bei einem gesunden Paar auch Mitte 40 noch spontane Schwangerschaften und Geburten möglich sind, eine IVF aber dann nicht mehr erfolgreich ist. Das muss den Frauen klargemacht werden.
*Vergleiche hierzu die Abbildung, S. 30: Kumultative Geburtenrate in Relation zur Anzahl der transferierten Embryonen (%).
Was hat dies für praktische Folgen für die Nutzung der Eizellkonservierung? Michael von Wolff: Frauen sollten frühestens Anfang 40 auf ihre Fertilitätskonservierung zurückgreifen. Vorher sollten alle physiologischen Schwangerschaftschancen ausgeschöpft sein, die Frauen sollten also versuchen, mindestens ein Jahr auf natürlichem Weg schwanger zu werden. Damit ist die Wahrscheinlichkeit, dass auf kryokonservierte Eizellen überhaupt zurückgegriffen werden muss, sehr gering. Auch das sollten die Frauen unbedingt wissen.
Wie verlaufen denn technisch die Entnahme und Kryokonservierung von Eizellen respektive Ovargewebe? Welche Risiken sind zu bedenken? Michael von Wolff: Ovargewebe wird in der Regel nur bei onkologischen Patientinnen entnommen und kryokonserviert. Das Gewebe wird von Zentren kryokonserviert, die sich auf diese Technik spezialisiert und den Nachweis der effizienten Lagerung erbracht haben. Die Lagerung erfolgt in Stickstoff oder dessen Gasphase. Bei Verwendung wird das Gewebe laparoskopisch in Form kleiner Gewebsstücke in die Ovarien transplantiert. Danach ist eine Spontankonzeption möglich. Beim «social freezing» sollte kein Ovargewebe, sondern sollten nur unfertilisierte Eizellen entnommen und konserviert werden. Die Missbrauchsgefahr ist hoch, wenn Ovargewebe verwendet wird. Beispielweise könnten damit auch
GYNÄKOLOGIE (Bärbel Hirrle) im Gespräch mit dem Reproduktionsmediziner Prof. Michael von Wolff, Universitätsfrauenklinik Bern, über Chancen und Grenzen des «social freezing».
Schwangerschaften in sehr hohem mütterlichem Alter durch die jahrelange Aktivität des Gewebes nach einer Transplantation möglich sein, was ich aufgrund der Risiken für Mutter und Kind ethisch für nicht vertretbar halte. Für die Eizellentnahme ist eine ovarielle Stimulation mit Gonadotropinen wie bei einer IVF erforderlich. Neue Protokolle erlauben eine risikoarme Stimulation mit täglichen Injektionen während knapp 2 Wochen. Sollen mehrere Behandlungszyklen durchlaufen werden, ist eine Pause dazwischen von 1 bis 2 Monaten zu empfehlen. Für die erforderlichen 2 bis 3 Behandlungszyklen ist also ein Zeitraum von etwa 6 Monaten erforderlich.
Wie viel kostet denn eine solche Behandlung mit anschliessender Kryokonservierung? Michael von Wolff: Bei nicht medizinisch begründeter Fertilitätskonservierung von Eizellen ist pro Stimulationszyklus von rund 7000 Franken auszugehen, einschliesslich Medikamente, Entnahme, Kryokonservierung per Vitrifikation und Lagerung. Insgesamt kostet ein effektives «social freezing» mit drei Therapiezyklen also gut 20 000 Franken. Beim Auftauen der Oozyten kommen dann noch die Kosten für eine IVF dazu. Die Zentren, die diese Technik aktiv in der Schweiz bewerben, verlangen geringere Summen, informieren aber nicht darüber, dass eigentlich mehrere Zyklen erforderlich sind, und verlangen darüber hinaus zusätzlich die Lagerungsge-
28 GYNÄKOLOGIE 1/2013
IM BRENNPUNKT
bühren. Bei drei erfolgreichen Zyklen beträgt die kumulative Geburtschance bis zu 70%, wenn die Technik von exzellenten Zentren angewandt wird.
Zur rechtlichen Situation: Wie lange darf in der Schweiz (und in Nachbarländern) das Gewebe kryokonserviert werden? Michael von Wolff: Ovargewebe bei medizinischer Indikation darf in der Schweiz bis anhin unbefristet gelagert werden. Die nicht medizinisch motivierte Oozytenanlage darf gemäss Fortpflanzungsmedizingesetz für eine Dauer von 5 Jahren erfolgen, allerdings wird diese Vorschrift je nach Kanton etwas verschieden interpretiert. In Deutschland dürfen Oozyten und Ovargewebe unbefristet gelagert werden, in Österreich ist das «social freezing» verboten.
Es würde sich wohl eine breite ethische Diskussion anschliessen, wenn sich das «social freezing» verbreitet, denn wer sich seiner Fertilität versichert, kann auch mit 60 Jahren schwanger werden. Wie stehen Sie dazu? Michael von Wolff: Diese Überlegungen sind ohne Zweifel komplex.
Auf der einen Seite sehen Ethiker die Seite der Frau mit ihrem Recht, selbst zu bestimmen, wann sie schwanger werden möchte. Auch die Pille und künstliche Befruchtung entsprechen ja dieser Autonomie und sind akzeptiert. Somit ist das «social freezing» lediglich eine weitere Möglichkeit der Schwangerschaftskontrolle, und es wäre unlogisch, diese pauschal zu verbieten. Unsere Möglichkeit als Reproduktionsmediziner ist es, die Technik richtig an-
zuwenden, sodass eine realistische Chance auf eine gesunde Schwangerschaft besteht. Die Aktivitäten des Netzwerks FertiPROTEKT (Homepage: www.fertiprotekt.ch) sind ein Versuch, durch die Selbstverpflichtung der beteiligten Zentren und die Koordinierung und Optimierung der Massnahmen eine seriöse und qualitativ hochwertige Behandlung zu ermöglichen.
Herzlichen Dank für das Interview!
Netzwerke zur Thematik Fertilitätskonservierung
Zwei Netzwerke in der Schweiz: ■ FertiPROTEKT unter Leitung von Prof. Michael von Wolff, Inselspital Bern, sowie ■ FertiSave Suisse (Schweizer Gesellschaft für Reproduktionsmedizin) unter Leitung
von PD Dr. med. Dorothea Wunder, CHUV Lausanne, bieten Betroffenen, Interessierten sowie Fachpersonen die Möglichkeit, mit medizinisch zuverlässigen Zentren in Kontakt zu treten und sich vorab über eine medizinisch begründete «Anlage einer Fertilitätsreserve» zu informieren. FertiPROTEKT koordiniert inzwischen auch die Durchführung nicht medizinisch begründeter Anlagen der Fertilitätsreserve. Das deutschsprachige Netzwerk erfasst länderübergreifend rund 85 Zentren in Deutschland, Österreich und der Schweiz und hat eine Stellungnahme zur Kryokonservierung unbefruchteter Eizellen bei nicht medizinischen Indikationen auf seiner Homepage veröffentlicht.
Weitere Informationen: ■ www.fertiprotekt.com ■ http://www.sgrm.org
Kumulative Geburtenrate in Relation zur Zahl transferierter Embryonen
Zur Geburtenrate nach einer Kryokonservierung von fertilisierten Oozyten existieren inzwischen dank nationaler Register gute Daten. Für Schwangerschafts- und Geburtenchancen nicht fertilisierter Oozyten sind die folgenden Aspekte zu beachten.
Da die Schwangerschaftsrate pro Transfer für eine praktische Abschätzung der Gesamterfolgsrate wenig hilfreich ist, ist in der Abbildung die Geburtenrate in Relation zur Anzahl transferierter Embryonen dargestellt. Zu beachten ist aller-
dings, dass es sich hier um den Transfer sowohl von frischen, das heisst nicht zuvor kryokonservierten Embryonen als auch von kryokonservierten Embryonen handelt, sodass nicht ausgeschlossen werden kann, dass bei der Kryokonservierung aller Keimzellen bei einem «social freezing» die Erfolgszahlen etwas tiefer liegen. Für die Ermittlung der Schwangerschaftschancen und der erforderlichen Anzahl von Stimulationszyklen ist davon auszugehen, dass die durchschnittliche Anzahl kryokonservierter reifer Oozyten
bei Frauen bis zum Alter von 35 Jahren bei 10 pro Stimulationszyklus liegt. Kalkuliert man eine realistische Überlebensrate nach dem Auftauprozess von 80 bis 90%, eine Fertilisationsrate von 60 bis 70% und eine Degenerationsrate bei der mehrtägigen Embryokultur mit ein, so dürften pro Stimulationszyklus letztlich 3 Embryonen (Blastozysten) entstehen. Mit dieser Schätzung lässt sich die Geburtenrate in Relation zur Anzahl der Stimulationszyklen grob abschätzen. Hinsichtlich der Lagerungsdauer gibt es bei Oozyten vermutlich kein relevantes
GYNÄKOLOGIE 1/2013
29
IM BRENNPUNKT
zeitliches Limit, zumal nicht davon auszu-
gehen ist, dass die Oozyten länger als 10
Jahre gelagert werden.
■
Prof. Dr. med. Michael von Wolff Abteilungsleiter Gynäkologische Endokrinologie und Reproduktionsmedizin Universitätsfrauenklinik Bern E-Mail: michael.vonwolff@insel.ch
Abbildung: Kumulative Geburtenrate nach der Zahl transferierter Embryonen (mod. nach Garrido N et al., Fertil Steril 2011; 96: 40–46)
30 GYNÄKOLOGIE 1/2013