Das AGS – Adrenogenitales Syndrom aus ... - Hauner Journal
Das AGS – Adrenogenitales Syndrom aus ... - Hauner Journal
Das AGS – Adrenogenitales Syndrom aus ... - Hauner Journal
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
<strong>Das</strong> <strong>AGS</strong> <strong>–</strong> <strong>Adrenogenitales</strong> <strong>Syndrom</strong><br />
<strong>aus</strong> chirurgischer Sicht<br />
Prof. Dr. Maximilian Stehr, Prof. Dr. Dietrich v. Schweinitz<br />
Dr. von Hau nersche s K i nderspit a l<strong>–</strong>L M U | 11<br />
Ein in utero zirkulierender erhöhter Spiegel an männlichen<br />
Sexualhormonen (Androgenen) bei Vorliegen eines<br />
adrenogenitalen <strong>Syndrom</strong>es (<strong>AGS</strong>) bewirkt beim Feten bereits<br />
eine Störung der Sexualentwicklung. Bei männlichen Säuglingen<br />
liegen zunächst außer einer leicht vermehrten Pigmentierung<br />
der Skrotalhaut (Hodensackhaut) und einer geringen<br />
Penisvergrößerung keine wesentlichen Genitalveränderungen<br />
vor. Bei Mädchen kommt es aber zu einer Vermännlichung<br />
(Virilisierung) des äußeren Genitales (Pseudohermaphroditismus<br />
femininus), welches dann auch intersexuelles<br />
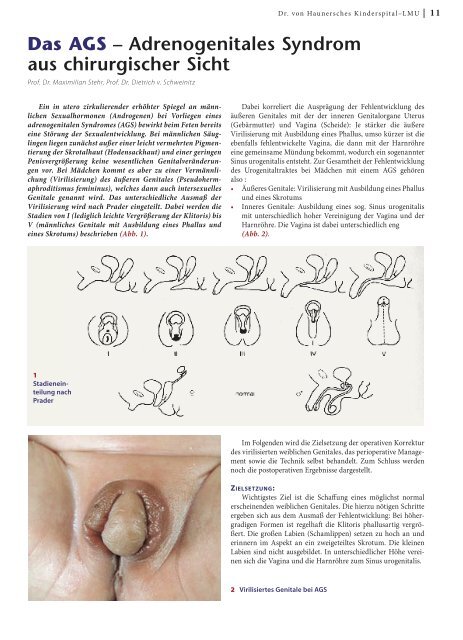
Genitale genannt wird. <strong>Das</strong> unterschiedliche Ausmaß der<br />
Virilisierung wird nach Prader eingeteilt. Dabei werden die<br />
Stadien von I (lediglich leichte Vergrößerung der Klitoris) bis<br />
V (männliches Genitale mit Ausbildung eines Phallus und<br />
eines Skrotums) beschrieben (Abb. 1).<br />
Dabei korreliert die Ausprägung der Fehlentwicklung des<br />
äußeren Genitales mit der der inneren Genitalorgane Uterus<br />
(Gebärmutter) und Vagina (Scheide): Je stärker die äußere<br />
Virilisierung mit Ausbildung eines Phallus, umso kürzer ist die<br />
ebenfalls fehlentwickelte Vagina, die dann mit der Harnröhre<br />
eine gemeinsame Mündung bekommt, wodurch ein sogenannter<br />
Sinus urogenitalis entsteht. Zur Gesamtheit der Fehlentwicklung<br />
des Urogenitaltraktes bei Mädchen mit einem <strong>AGS</strong> gehören<br />
also :<br />
• Äußeres Genitale: Virilisierung mit Ausbildung eines Phallus<br />
und eines Skrotums<br />
• Inneres Genitale: Ausbildung eines sog. Sinus urogenitalis<br />
mit unterschiedlich hoher Vereinigung der Vagina und der<br />
Harnröhre. Die Vagina ist dabei unterschiedlich eng<br />
(Abb. 2).<br />
1<br />
Stadieneinteilung<br />
nach<br />
Prader<br />
Im Folgenden wird die Zielsetzung der operativen Korrektur<br />
des virilisierten weiblichen Genitales, das perioperative Management<br />
sowie die Technik selbst behandelt. Zum Schluss werden<br />
noch die postoperativen Ergebnisse dargestellt.<br />
ZIELSETZUNG:<br />
Wichtigstes Ziel ist die Schaffung eines möglichst normal<br />
erscheinenden weiblichen Genitales. Die hierzu nötigen Schritte<br />
ergeben sich <strong>aus</strong> dem Ausmaß der Fehlentwicklung: Bei höhergradigen<br />
Formen ist regelhaft die Klitoris phallusartig vergrößert.<br />
Die großen Labien (Schamlippen) setzen zu hoch an und<br />
erinnern im Aspekt an ein zweigeteiltes Skrotum. Die kleinen<br />
Labien sind nicht <strong>aus</strong>gebildet. In unterschiedlicher Höhe vereinen<br />
sich die Vagina und die Harnröhre zum Sinus urogenitalis.<br />
2 Virilisiertes Genitale bei <strong>AGS</strong>
12<br />
| Dr. von Hau nersche s K i nderspit a l<strong>–</strong>L M U<br />
Zur normalen weiblichen Erscheinung muss daher die Klitoris<br />
verkleinert werden (Klitorisreduktionsplastik). Die kleinen<br />
Labien werden <strong>aus</strong> überschüssiger Haut gebildet (Labienplastik),<br />
die vorher den übergroßen Klitorisschaft bedeckt hat. Schließlich<br />
muss der Eingang zur Vagina geschaffen werden (vaginale<br />
Eingangsplastik) und die großen Labien bis an den Hinterrand<br />
dieses vaginalen Einganges neu eingenäht werden.<br />
So kann chirurgisch der normale weibliche Genitalaspekt<br />
erreicht werden: Bei geschlossenen Beinen dominieren die großen<br />
Labien und die Klitoris sollte bedeckt sein. Erst bei Auseinanderspreizen<br />
der Beine kommen die kleinen Labien und die Klitoris<br />
zum Vorschein. Ein <strong>aus</strong>reichend weiter vaginaler Eingang<br />
wird durch die kleinen Labien umrahmt.<br />
<strong>Das</strong> Erreichen dieser rein morphologischen Zielsetzung ist<br />
Vor<strong>aus</strong>setzung für die Funktionalität, die eine ganz wesentliche<br />
Rolle bei der Behandlung des <strong>AGS</strong> spielt insbesondere im<br />
Hinblick auf das spätere Jugendlichen- und Erwachsenenalter.<br />
So steht neben einer normalen Blasenentleerungsfunktion die<br />
spätere Sexualfunktion mit einem möglichst normalen sexuellen<br />
Erleben ganz im Vordergrund. Weiterhin sollte eine normale<br />
Schwangerschaft und Geburt nach <strong>AGS</strong>-Korrektur möglich<br />
werden.<br />
PERIOPERATIVES MANAGEMENT:<br />
Vor der Operationsplanung sollte eine sog. Genitographie<br />
durchgeführt werden. Hierbei wird über einen Katheter die<br />
Blase und Vagina mit Kontrastmittel gefüllt und unter Röntgendurchleuchtung<br />
die Höhe der Vereinigung der Vagina und der<br />
Harnröhre zum Sinus urogenitalis dargestellt.<br />
Vor der operativen Korrektur bedarf es neben den üblichen<br />
Laborbstimmungen einer speziellen Abstimmung mit dem<br />
betreuenden Endokrinologen für die perioperative Hormonsubstitution.<br />
Die Gabe eines gut gewebegängigen Antibiotikums<br />
während der Operation sowie für etwa 5 <strong>–</strong> 7 Tage danach ist obligat.<br />
Der Harn wird für diese Zeit mit einem Katheter abgeleitet,<br />
um die Wundheilung nicht zu gefährden.<br />
Vor Entlassung in die häusliche Betreuung sollte eine klinische<br />
Untersuchung des äußeren Genitales in einer Kurznarkose<br />
stattfinden. Besonderes Augenmerk wird hierbei neben den<br />
Wund- und Durchblutungsverhältnissen insbesondere der Klitoris<br />
und der Weite des vaginalen Einganges gewidmet.<br />
Der stationäre Aufenthalt dauert insgesamt etwa 8-10 Tage.<br />
Zu H<strong>aus</strong>e sind lediglich für etwa 2 Wochen tägliche Kamille-<br />
Sitzbäder zur Förderung der Wundheilung durchzuführen. Nach<br />
etwa 6 Wochen kann das postoperative Ergebnis im Rahmen<br />
einer ambulanten Vorstellung untersucht und beurteilt werden.<br />
Von chirurgischer Seite ist anschließend zunächst keine weitere<br />
Maßnahme geplant. Die weitere Betreuung erfolgt von pädiatrischer<br />
Seite im Hinblick auf die Hormonsubstitution. Mit Beginn<br />
der Pubertät muss erneut der vaginale Eingang <strong>–</strong> möglicherweise<br />
in Narkose <strong>–</strong> untersucht werden. Bei zwischenzeitlich zu eng<br />
gewordenen Verhältnissen muss über eine erneute Erweiterung<br />
gesprochen werden, die aber je nach den persönlichen Verhältnissen<br />
und je nach klinischem Befund individuell geplant<br />
werden sollte. Bei ungestörter Menstruation ist sicher keine Eile<br />
geboten, und ein erneuter Eingriff sollte in jedem Fall die psychosexuelle<br />
Entwicklung inklusive einer möglichen Partnerschaft<br />
der Patientin berücksichtigen.<br />
TECHNIK DER OPERATIVEN GENITALKORREKTUR BEI PATIENTIN-<br />
NEN MIT <strong>AGS</strong>:<br />
In aller Regel können die oben angegebenen operativen<br />
Schritte zur Korrektur des intersexuellen Genitales zusammen in<br />
einer Operation durchgeführt werden. Der beste Operationszeitpunkt<br />
auch im Hinblick auf die psychosexuelle Entwicklung des<br />
Kindes liegt zwischen dem 9. und 15. Lebensmonat. In seltenen<br />
Fällen muss bei einem sehr hohen Sinus urogenitalis eine vaginale<br />
Ersatzplastik (z.B. durch Darmabschnitt) zu einem späteren<br />
Zeitpunkt mit Eintritt in die Pubertät durchgeführt werden.<br />
3 Röntgen-Genitogramm: Gut erkennbar das Zusammentreffen<br />
der Vagina und der Harnröhre (Kreis). Darunter (distal)<br />
davon befindet sich der Sinus urogenitalis als Vereinigung<br />
beider Strukturen. Die distale Vagina (gestrichelt markiert) ist<br />
typischerweise sehr eng. Hier wird von hinten ein umgekehrt<br />
V-förmiger Hautlappen für die vaginale Eingangs- und Erweiterungsplastik<br />
eingenäht<br />
Abb. 4 zeigt die Schnittführung, wie sie vor Beginn der Operation<br />
angezeichnet wird:<br />
Zunächst wird die Hinterwand des Sinus urogenitalis bis zu<br />
der Einmündung der Vagina längs eröffnet. Durch die von dort<br />
<strong>aus</strong>gehende umgekehrt V-förmige Inzision wird ein Hautlappen<br />
gebildet, der dann nach weiterer Inzision der vaginalen Hinterwand<br />
bis meist kurz vor die Portio (Muttermund) in diese eingeschlagen<br />
und vernäht wird. Dadurch werden der vaginale Eingang<br />
und die Vagina erweitert (vaginale Erweiterungsplastik).<br />
Als nächster Schritt erfolgt die Klitorisreduktionsplastik<br />
(Abb. 5). Die Haut wird nach vollständiger Umschneidung vom<br />
Klitorisschaft abgelöst. <strong>Das</strong> Gefäß-Nerven-Bündel, welches für<br />
die Durchblutung und Sensibilität der Klitorisspitze (Glans)<br />
verantwortlich ist, wird anschließend von den Schwellkörpern<br />
(Corpora cavernosa) separiert. Schonenste Operationsweise ist<br />
hier unbedingte Vor<strong>aus</strong>setzung für eine spätere Empfindungsmöglichkeit.<br />
Nach Präparation des übergroßen Klitorisschaftes<br />
werden beide Corpora cavernosa reseziert und die Glans<br />
anschließend an die beiden verbliebenen Stümpfe wieder angeschlossen.<br />
Dies geschieht durch einzelne Nähte in der Weise,<br />
dass eine spätere Erektionsfähigkeit möglichst erhalten bleibt.<br />
Die Glans selbst, die auch vergrößert ist, muss allerdings nur<br />
sehr selten zusätzlich verkleinert werden. Die Glans sitzt nun auf<br />
einem kurzen Klitorisschaft, die Durchblutung und Sensibilität<br />
ist dabei erhalten.
Dr. von Hau nersche s K i nderspit a l<strong>–</strong>L M U | 13<br />
4 Schnittführung (A) und Bildung des umgekehrt V-förmigen<br />
Hautlappens für die vaginale Erweiterungsplastik (B)<br />
5 Klitorisreduktionsplastik mit Resektion<br />
der beiden Corpora cavernosa (schraffiert)<br />
unter sorgfältiger Schonung des Gefäß-<br />
Nerven-Bündels für die Glans. Angedeutet<br />
bereits die Schnittführung für die Bildung<br />
der kleinen Labien <strong>aus</strong> der ehemaligen<br />
Klitorisschafthaut<br />
Als Vorbereitung für die Labienplastik wird nun die überschüssige<br />
ehemalige Klitorisschafthaut weit längs eingeschnitten<br />
(Abb. 5). Die dadurch geschaffenen symmetrischen Hautstreifen<br />
dienen der Bildung der kleinen Labien (Abb. 6).<br />
Diese werden <strong>aus</strong>gehend von der Klitoris beidseits bis zur<br />
hinteren vaginalen Begrenzung (hintere Kommissur) zunächst<br />
mit dem Hautstreifen der ehemaligen Vorderwand des Sinus<br />
urogenitalis vernäht. Anschließend werden die großen Labien<br />
nach hinten in den Hautdefekt eingenäht, der durch die umgekehrt<br />
V-förmige Inzision zur Bildung des vaginalen Hautlappens<br />
entstanden ist, eingenäht. Dadurch reichen die großen Labien<br />
idealerweise über die hintere Vaginalwand hin<strong>aus</strong>. Schlussendlich<br />
werden noch die Innenkanten der großen Labien an die<br />
Außenkanten der kleinen Labien vernäht (Abb. 6). Postoperativ<br />
sollte ein Gaze-Tampon für 2 Tage in den vaginalen Eingang<br />
appliziert werden.<br />
6 Bildung der kleinen<br />
Labien <strong>aus</strong> der ehemaligen<br />
Klitorisschafthaut (A) und<br />
Einnaht beidseits bis zur<br />
hinteren Kommissur (B).<br />
Gut erkennbar der umgekehrt<br />
V-förmige eingenähte<br />
Hautlappen zur Erweiterung<br />
der vaginalen Hinterwand.<br />
Eingezeichnet die Y-förmige<br />
Schnittführung zur anschließenden<br />
Mobilisierung der<br />
großen Labien mit Einnaht<br />
bis hinter den Vaginaleingang<br />
(B)
14<br />
| Dr. von Hau nersche s K i nderspit a l<strong>–</strong>L M U<br />
Zeitpunkt noch vor einer Geschlechtsidentifikation der Kinder<br />
soll helfen, ihnen eine ungestörte psychosexuelle Entwicklung zu<br />
ermöglichen. Aufgrund dieser Tatsachen fehlen daher bis heute<br />
zuverlässige Angaben über die Langzeiterfolge der modernen<br />
chirurgischen Korrektur des virilisierten weiblichen Genitales<br />
bei Patientinnen mit <strong>AGS</strong>. Für eine Verbesserung der Ergebnisse<br />
in der Zukunft ist es deshalb von enormer Bedeutung,<br />
gemeinsam mit den pädiatrischen Endokrinologen alle von uns<br />
operierten Kinder langfristig zu beobachten und die Langzeitergebnisse<br />
<strong>aus</strong>zuwerten. Eine aktive Mitarbeit in der bundesweiten<br />
Arbeitsgemeinschaft <strong>AGS</strong> sowie im Netzwerk Intersexualität mit<br />
Förderung der teils internationalen klinischen Evaluationsstudien<br />
sollen dazu beitragen, die gesundheitliche und psychosoziale<br />
Situation von Menschen mit einer Störung der Geschlechtsentwicklung<br />
weiter zu verbessern.<br />
ZUSAMMENFASSUNG:<br />
Ein in utero zirkulierender erhöhter Spiegel an männlichen<br />
Sexualhormonen (Androgenen) bei Vorliegen eines<br />
adrenogenitalen <strong>Syndrom</strong>es (<strong>AGS</strong>) bewirkt beim Feten<br />
bereits eine Störung der Sexualentwicklung, wodurch es<br />
bei Mädchen zu einer Virilisierung des äußeren Genitales<br />
(Pseudohermaphroditismus femininus) kommt. Je nach<br />
Ausprägung kommt es dabei zu einer phallusartigen Vergrößerung<br />
der Klitoris und einer skrotalartigen Veränderung<br />
der großen Labien sowie zur Ausbildung eines sog.<br />
Sinus urogenitalis mit unterschiedlich hoher Vereinigung<br />
der Vagina und der Harnröhre.<br />
7 Ergebnis nach Korrekturoperation bei intersexuellem<br />
Genitale bei <strong>AGS</strong> 12 Monate postoperativ<br />
ERGEBNISSE:<br />
Die Ergebnisse in der Genitalkorrektur beim <strong>AGS</strong> sind<br />
schwierig zu evaluieren. Dieses hängt mit mehreren Faktoren<br />
zusammen. Zum einen sind Kurzzeitergebnisse von Langzeitergebnissen<br />
zu unterscheiden. Nach der hier dargestellten Operationsmethode<br />
sind die kurz- und mittelfristigen Ergebnisse<br />
zumindest in ästhetischer Hinsicht als sehr gut zu bezeichnen<br />
(Abb. 7).<br />
Allerdings existieren hier noch keine <strong>aus</strong>sagekräftigen Untersuchungen<br />
über die funktionellen Ergebnisse im Langzeitverlauf,<br />
da die hier geschilderte Operationsmethode erst seit etwa 10<br />
Jahren breit angewendet wird. Bisherige Langzeitergebnisse, die<br />
zum Teil nach anderen und wesentlich traumatischeren Operationsmethoden<br />
(z.B. die komplette Entfernung der Klitoris statt<br />
einer Verkleinerung) erhoben wurden, spiegeln bei den Patienten<br />
lediglich eine mäßige Zufriedenheit hinsichtlich des ästhetischen<br />
Ergebnisses wider. Hier werden häufig eine Sensibilitätseinschränkung<br />
oder gar -verlust im Bereich der Klitoris angegeben<br />
mit einer entsprechenden negativen Auswirkung für das sexuelle<br />
Erleben. Ganz wesentlich im Langzeitverlauf ist die bisher festgestellte<br />
häufige Notwendigkeit einer weiteren vaginalen Erweiterungsplastik.<br />
Gerade diese Langzeitkomplikationen sollen aber<br />
durch die neueren Operationsmethoden, wie oben dargestellt,<br />
verhindert <strong>–</strong> oder zumindest vermindert <strong>–</strong> werden. Auch wurden<br />
früher die Patientinnen deutlich später als heute operiert und<br />
benötigten meist mehrfache Eingriffe. Der heute gewählte frühe<br />
<strong>Das</strong> Ziel einer chirurgischen Korrektur ist ein möglichst<br />
normal erscheinendes weibliches Genitale mit Verkleinerung<br />
der Klitoris (Klitorisreduktionsplastik), Schaffung der<br />
kleinen und grossen Labien (Labienplastik) und der Korrektur<br />
des Sinus urogenitalis mit Erweiterung des vaginalen<br />
Einganges sowie der Vagina selbst (vaginale Eingangsplastik<br />
und Erweiterungsplastik). <strong>Das</strong> Erreichen dieser rein<br />
morphologischen Zielsetzung ist Vor<strong>aus</strong>setzung für eine<br />
normale Funktionalität und spätere Sexualfunktion mit<br />
einem normalen sexuellen Erleben, möglicherweise auch<br />
Schwangerschaft und Geburt. In der Regel können heute<br />
die oben angegebenen operativen Schritte zur Korrektur<br />
in einer Operation durchgeführt werden, wobei wir den<br />
Operationszeitpunkt zwischen dem 9. und 15. Lebensmonat<br />
anstreben. In ästhetischer Hinsicht sind die postoperativen<br />
Ergebnisse nach der heutigen Operationsmethode als sehr<br />
gut zu bezeichnen. Da diese Methode aber erst seit etwa 10<br />
Jahren breit angewendet wird, existieren bislang noch keine<br />
<strong>aus</strong>sagekräftigen Untersuchungen über die funktionellen<br />
Ergebnisse im Langzeitverlauf.<br />
Frühere Langzeitergebnisse nach zum Teil wesentlich<br />
traumatischeren Operationsmethoden lassen bei den Patienten<br />
lediglich eine mäßige Zufriedenheit hinsichtlich des<br />
ästhetischen Ergebnisses erkennen. Entscheidend sind aber<br />
die relativ schlechten Ergebnisse hinsichtlich der Funktionalität<br />
mit häufiger Sensibilitätseinschränkung im Bereich<br />
der Klitoris und erneuter Verengung der Vagina.<br />
Ziel dieser neueren Operationsmethode wie auch des<br />
wesentlich früheren Operationszeitpunktes ist es, diese<br />
Langzeitkomplikationen deutlich zu vermindern und damit<br />
auch die psychosexuelle Entwicklung dieser Kinder zu normalisieren.